
Глаукома - это группа заболеваний, характеризующаяся часто повышением внутриглазного давления (ВГД), но не всегда, изменениями поля зрения и патологией диска зрительного нерва (экскавация вплоть до атрофии).
Ряд заболеваний глаз, связанных с повышением внутриглазного давления, называется глаукомой. Периодическое или постоянное повышение внутреннего давления приводит к падению остроты зрения и атрофии зрительного нерва вплоть до слепоты.
Высокое внутриглазное давление не поддается полному излечению и приводит к постепенному снижению зрения вплоть до слепоты. Вовремя выявленное состояние и грамотно подобранное специалистами нашей клиники лечение может отсрочить появление слепоты и максимально продлить активную жизнь пациента. Причина слепоты — гибель глазного нерва.
Причины развития глаукомы
Заболевание может быть врожденным и приобретенным. В свою очередь, приобретенная глаукома может быть первичной и вторичной. Первичная делится на следующие виды:
- Открытоугольная
- Закрытоугольная
- Смешанная
Вторичная глаукома бывает следующих видов:
- Вызванная травмами
- Спровоцированная воспалительными процессами
- Возникшая после операции
- Связанная с проблемами сосудов
- Факогенная
У этого опасного заболевания целый комплекс причин и факторов риска:
- Наследственность
- Расовая принадлежность (азиаты и африканцы более склонны к развитию разных форм глаукомы)
- Половая принадлежность (женщины в несколько раз чаще страдают от заболевания, чем мужчины)
- Вторичная глаукома может быть следствием тяжелых заболеваний и приема стероидных препаратов, а также разных видов травм глаза
Симптомы болезни
Больной жалуется на ограниченное периферическое зрение, чувство давления и боль в пораженном глазу (глазах), напряжение, головная боль, появление радуги при взгляде на источник света. А, иногда, жалоб нет вообще, что приводит к исподволь развивающейся слепоте.
Лечение глаукомы
Заболевание, связанное с атрофией зрительного нерва, в настоящий момент невозможно вылечить полностью, только замедлить его прогрессирование. С этой целью в основном применяются медикаментозные препараты в виде капель, которые снижают давление внутри глаза, нейропротекторы. Назначает такие средства, а также другие препараты только врач — самолечение очень рискованно. Медикаментозное воздействие дополняется физиотерапией.
В нашей клинике опытные специалисты проведут точную диагностику и назначат необходимые лекарства для конкретного пациента с учетом особенностей его здоровья, возраста и наличия сопутствующих проблем и осложнений.

Близорукость (миопия) - аномалия преломляющей силы глаза (рефракции), характеризующаяся фокусированием изображения предметов не на сетчатке глаза, а перед ней. При близорукости человек плохо различает отдаленные предметы, но хорошо видит вблизи; отмечается зрительное утомление, головная боль, нарушение сумеречного зрения, прогрессирующее ухудшение остроты зрения.
Патология зрения, при котором изображение запечатлевается не на сетчатке глаза, а впереди нее, носит название близорукости, или миопии. При этом состоянии близко находящиеся предметы видны достаточно четко, а удаленные кажутся расплывчатыми, как будто затуманенными. В результате страдающий близорукостью человек может выполнять различные работы (чтение, письмо, шитье и так далее), но для передвижения по улице или рассматривания удаленных деталей должен использовать средства коррекции зрения.
Причины возникновения близорукости
В основном близорукость связана с удлинением глазного яблока. Такое состояние является врожденным и часто передается по наследственности. Реже встречаются случаи слишком сильной рефракции глаза. Близорукость обычно определяется у детей и развивается к подростковому периоду, но встречается и у пожилых людей из-за возрастных нарушений зрения.
К более редким причинам появления миопии можно отнести следующие:
- Искривление формы роговицы
- Травма, приведшая к смещению хрусталика с его нормального места
- Склероз хрусталика, который появляется у людей после 40 лет
При отсутствии своевременного лечения и коррекции миопия может прогрессировать, вызывая сильное снижение зрения вплоть до слепоты, а также «обрастая» большим количеством сопутствующих проблем. У нас в клинике пациенты могут рассчитывать на современный уровень диагностики и лечение самыми качественными препаратами и методами.
Симптомы состояния
Обычно проблема выявляется случайно при обследовании или при жалобах пациента на то, что он видит четко только предметы, расположенные достаточно близко от него. Часто близорукость сопровождается сильной усталостью глаз и головными болями.
Способы лечения и коррекции
Близорукость может быть слабой, средней и высокой степени. При слабой и при средней степени пациент часто не может нормально чувствовать себя на открытом пространстве, у него появляются проблемы с общественным транспортом, так как он не видит номера автобусов и другие мелкие обозначения. Обычно таким пациентам рекомендовано ношение очков или контактных линз, а также лазерная коррекция зрения. При отсутствии противопоказаний и осложнений этот же метод помогает справиться с высокой степенью миопии, особенно при наличии астигматизма.
У нас в клинике каждому пациенту проведут комплексное исследование зрения и на основании полученных результатов выдадут рекомендации по дальнейшему лечению или коррекции состояния.

Блефарит - это чаще хроническое двустороннее воспаление век инфекционного или воспалительного происхождения.
К блефариту относится большая группа заболеваний век, которые сопровождаются хронически существующим воспалением и с трудом поддаются лечению. Блефарит часто встречается у маленьких детей, даже у новорожденных, у людей, имеющих нехорошую привычку тереть глаза грязными руками и у тех, кто по разным причинам много времени проводит в пыльных, задымленных помещениях. Лечение блефарита требует точной диагностики, которая может быть быстро и качественно выполнена в нашей клинике.
Причины появления блефарита
Заболевание чаще всего провоцируется следующими причинами:
- Бактериальная, вирусная или грибковая инфекция
- Поражение клещом рода Demodex
- Аллергические реакции
- Авитаминоз
- Анемия
- Глистные инвазии
- Болезни носоглотки, поражения зубов, заболевания органов пищеварительной системы
Часто причиной хронического блефарита становится отсутствие своевременной коррекции нарушений зрения. Подавляющее большинство случаев сочетается с низким уровнем иммунитета
Симптомы заболевания
У болезни есть следующие формы:
- Чешуйчатый (простой). Встречается чаще других видов. Симптомы: опухшая красная кромка века, образование шелушения у линии ресниц
- Язвенный. Фолликулы ресниц воспалены, нагноены и сопровождаются язвами
- Мейбомиевый. Связан с высокой секрецией мейбомиевых желез, при котором секрет полностью не удаляется
- Розацеа. Сопровождается пустулезными высыпаниями на коже век, часто встречается вместе с розовыми угрями
По месту расположения блефарит чаще всего отмечается на ресничном крае верхнего и нижнего века, в уголках глаз или затрагивает веки с поражением роговицы и конъюнктивы.
Методы лечения блефарита
В нашей клинике больному предложат самые современные методы диагностики и в зависимости от выявленной причины назначат профильное эффективное лечение. В основном используются препараты, содержащие разные виды антибиотиков и противовоспалительных средств.
Самолечение может быть чрезвычайно опасным, так как блефарит может быть вызван различными возбудителями и причинами. Нужно помнить, что антибиотики не являются панацеей, мало того, при вирусной и грибковой причине инфекции, а также при демодекозе век они не только не справятся с причиной болезни, но и могут нанести вред.

Астигматизм - состояние, при котором в одном глазу сочетаются различные виды рефракции или разные степени рефракции одного вида.
При изменении формы глаза, его роговицы или хрусталика возникает дефект зрения, который называется астигматизм. При этом происходит расфокусировка изображения и человек видит предметы искаженными и/или нечеткими. Это состояние обычно формируется в течение первых лет жизни ребенка и при отсутствии должного лечения приводит к сильному снижению остроты зрения и к возможному развитию опасного осложнения — косоглазия. У нас в клинике опытные специалисты помогут выявить астигматизм и пропишут правильное лечение и необходимую коррекцию.
Причины возникновения астигматизма
В здоровом глазу лучи света формируют на сетчатке четкую точку. При астигматизме же из-за неравномерной кривизны поверхности глаза эта точка приобретает очертания нечеткого овала, восьмерки или даже отрезка. В результате получаемое глазом изображение не имеет нужной четкости, причем искаженными и размытыми могут оказаться отдельные его участки. Астигматизм часто сочетается с другими дефектами зрения.
Различаются следующие виды астигматизма:
- Простой миопический и гиперметропический
- Сложный миопический и гиперметропический
- Смешанный
Не всегда астигматизм требует специальной корректировки, так как наличие 0,5 диоптрий отклонения встречается у многих и столь же часто остается незамеченным до проведения специального обследования.
Симптомы состояния
Обычно пациенты обращаются к нам с жалобами на снижение зрения, быструю утомляемость и головные боли от уставших глаз. Часто астигматизм выявляется попутно с диагностикой снижения остроты зрения. Самостоятельно определить его можно при рассматривании листа бумаги с нанесенными параллельными линиями одним глазом. При вращении листа полосы будут то четко видны, то окажутся размытыми.
Как лечить астигматизм
Так как астигматизм — не заболевание, лечения как такового не требуется, необходима только коррекция, которая применяется следующим образом:
- Ношение очков со специальными стеклами — цилиндрами, так как сферические линзы не компенсируют этот дефект целиком
- Современные контактные линзы
- Лазерная коррекция зрения

Астенопия – субъективные симптомы зрительного утомления, проявляющиеся в снижении остроты зрения, нечеткости или прерывистости рассматриваемых объектов, например букв, появляется головная боль, пелена, чувство «песка» в глазах, светобоязнь.
При длительном зрительном напряжении может возникать дискомфорт в глазах, называемый астенопией. Это состояние не относится к болезням, но является расстройством, которое может способствовать возникновению патологических процессов и даже появлению офтальмологических заболеваний. В нашей клинике опытными врачами-офтальмологами проводится обследование на предмет выявления астенопии и выдаются рекомендации по избавлению от этого состояния.
Причины возникновения астенопии
- Продолжительная работа за компьютером.
- Длительный просмотр программ по телевизору.
- Многочасовое чтение, особенно при плохом освещении или книг с убористым невнятным шрифтом
- Вождение автомобиля ночью, также длительное время
- Работа, связанная с напряжением мышц глаз
- Неправильный выбор очков или контактных линз
- Отсутствие очковой коррекции при необходимости
Очень часто от астенопии страдают школьники и студенты, много времени проводящие за компьютером или чтением учебной литературы, а также программисты и все специалисты, подолгу работающие за монитором
Симптомы состояния
Астенопия проявляется следующими симптомами:
- Резь
- ощущение сухости, песка в глазах
- Слезотечение
- Утомление глаз
- Головная боль
- Двоение изображения
Лечение и профилактика
В нашей клинике страдающим астенопией пропишут специальные глазные капли для устранения дискомфорта и при необходимости назначат общеукрепляющее лечение. Также наши специалисты объяснят, как организовать свою работу и быт таким образом, чтобы минимизировать пагубное влияние на органы зрения.
С профилактической целью нужно выполнять следующие рекомендации:
- Правильно организовывать свое рабочее место, выбирая качественное освещение слева или сверху, удобное рабочее кресло и высоту стола
- При покупке компьютера уделяйте много внимания качественным характеристикам монитора — чем они выше, тем лучше для ваших глаз
- Не читать и не работать за компьютером в темноте — даже при ярком свете монитора нужна мягкая подсветка — чрезмерная контрастность напрягает глаза
- Делать перерывы время от времени или закрывать глаза на несколько минут. Также может помочь смена вида действия
- При появлении неприятных ощущений обращайтесь в нашу клинику
Будьте внимательны к своим глазам, ведь испортить зрение очень легко, а вот для лечения могут понадобиться годы и многочисленные усилия наших офтальмологов.

Наши глаза постоянно испытывают перенапряжение и получают повышенные нагрузки. Этому способствуют, на первый взгляд, совершенно безобидные факторы: долгое чтение, работа за компьютером, постоянное внимание на дороге (профессиональные водители) и многое другое. Также на органы зрения сильно влияют возрастные изменения – после сорока лет следует внимательней относиться к здоровью глаз. Чтобы не потерять драгоценную четкость зрения в раннем возрасте из-за неправильного освещения и положения при чтении или работе за компьютером. Чтобы своевременно диагностировать наличие или отсутствие болезни глаз следует обратиться к врачу-офтальмологу и проводить осмотры не менее раза в год.
В клинике «Альфа медика» в офтальмологическом кабинете Вас ждет самое современное оборудование, позволяющее диагностировать любой недуг зрения, в том числе:
- -Близорукость, дальнозоркость
- -Появление новообразований на веках
- -Трихиаз, блефарит, ячмень, халязион, абсцесс
- -Глаукома, катаракта, иридоциклит, кератит
- -Все виды конъюнктивита, повышенное слезотечение или полное отсутствие слез
- -Лечение красного и сухого глаза
- -Повышенное внутриглазное давление, диабетическая и посттравматическая ретинопатия
Наши квалифицированные врачи-офтальмологи помогут Вам решить любую проблему со зрением при помощи высокотехнологичного оборудования марки TOMEY. В короткие сроки Вы вернете себе здоровье глаз и сможете постоянно любоваться красотами Санкт-Петербурга и всего мира.
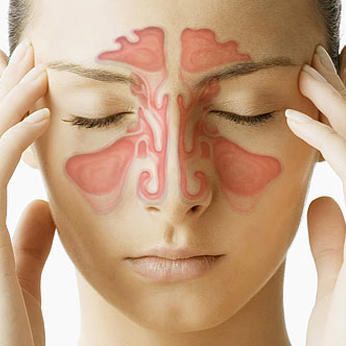
Синусит – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух. Может иметь вирусную, бактериальную, грибковую или аллергическую природу. К общим симптомам, характеризующим течение синуситов, относятся повышение температуры тела, боль в проекции придаточных пазух, затруднение носового дыхания, серозно-гнойное отделяемое из носа.
Синуситы распознаются на основании данных рентгенографии, УЗИ, КТ и МРТ околоносовых пазух, диагностической пункции. При синуситах проводится антибиотикотерапия, физиотерапия, лечебные промывания, пункции и дренирования, традиционные и эндоскопические операции на придаточных пазухах носа.
Виды и формы
В большинстве случаев при синусите инфицируется одна или несколько околоносовых пазух (тогда как при рините инфицируется, как правило, вся слизистая носа). В современной медицине выделяют: - фронтит (воспаление лобных пазух); - гайморит (воспаление гайморовых пазух), наиболее часто встречающаяся форма синусита; - сфеноидит (воспаление клиновидной пазухи); - этмоидит (воспаление решетчатых пазух).
Кроме того, различают хронический и острый синуситы. Первый длится от трех недель до нескольких месяцев, тогда как при остром синусите развитие болезни продолжается до трех недель.
Симптомы
Как правило, синуситы развиваются на фоне простуды. Соответственно, помимо специфических симптомов для синуситов характерны также симптомы простуды: повышенная температура, слабость, общее недомогание. Что касается специфических симптомов, то можно отметить заложенность носа (нередко с одной стороны); выделения из носа мокроты желто-зеленого цвета, возможно, с примесями крови; снижение обоняния; боли в области лица. При хроническом синусите симптомы могут быть менее выраженными, однако они дольше сохраняются.
Диагностика
Выявлением, диагностикой синуситов в российской медицине занимаются врачи-отоларингологи. Для постановки диагноза специалисту необходимо осмотреть больного (общий осмотр), осмотреть слизистую носа, а также сделать рентгенографию черепа, чтобы обнаружить затемнения области пазух, подвергшихся воспалению.
Лечение
Лечение синусита направлено на устранение инфекции в околоносовых пазухах. Также терапия предполагает приведение в норму вентиляции и дренажа околоносовых пазух (то есть раскрытие проходов между синусами и носовой полостью). Разумеется, лечение предполагает также снятие болезненных симптомов. Добиваются нужного результата различными средствами. Это могут быть сосудосуживающие средства от насморка (устраняют отек слизистой носа, восстанавливают вентиляцию околоносовых пазух). Это могут быть антибиотики; если заболевание протекает в острой форме, как правило, используются антибиотики из группы пенициллинов, цефалоспоринов. Если проводится лечение хронического синусита, специалист может назначить защищенные пенициллины. Если с помощью медикаментозной терапии лечение синусита оказывается неэффективным, может быть назначено хирургическое вмешательство. Речь идет о пункции воспаленных околоносовых пазух, удалении разросшейся слизистой, нарушающей вентиляцию синусов.

Ринит (насморк) – воспалительный процесс в слизистой оболочке полости носа. Проявляется отеком и заложенностью носа, отделением из носа обильного слизистого секрета, жжением, щекотанием и царапаньем в носовой полости, ухудшением обоняния.
Острая форма ринита может перейти в хроническую, что ведет к расстройству дыхательной функции и изменениям в лёгких и сердце. Возможно распространение воспаления на другие отделы дыхательной системы, развитие синусита, отита, ларингита, фарингита, трахеита, бронхита, пневмонии.
Разновидности ринита
Медики различают множество разновидностей этого заболевания, которые подразделяются на три большие группы:
- Инфекционные риниты
- Аллергические риниты
- Неинфекционные и неаллергические риниты
Кроме того, выделяют круглогодичные и сезонные виды ринитов. Наиболее распространенным является инфекционный ринит, который встречается у 50% взрослого населения нашей страны и практически у всех детей. При этом он может быть специфическим (вызванным возбудителями таких болезней, как скарлатина, корь, туберкулез, дифтерия) и неспецифическим (вызванным респираторной инфекцией). В отдельную группу специалисты выделяют травматический ринит, причиной которого является повреждение слизистой оболочки носовой полости хирургическим вмешательством, прижиганиями, инородными телами, летучими химическими веществами, дымом, пылью и т.д.
Симптомы ринита
Классические симптомы ринита — появление выделений, идущих из носа, его заложенность и чихание. Как правило, это заболевание сопровождается ухудшением носового дыхания, головной болью, снижением обоняния, а также повышением температуры и ухудшением общего самочувствия. Во многих случаях симптомами ринита являются отеки слизистой оболочки носовой полости, слезотечение. На следующей стадии заболевания выделения из носа становятся мутными, поскольку в них появляется гной. Острая фаза ринита обычно длится недолго, не более 7–14 дней, однако в некоторых случаях может растянуться и на месяц.
Лечение ринита
В тех случаях, когда нет повышенной температуры, лечение ринита производится в домашнем режиме. Больной должен почаще сморкаться для того, чтобы освободить от выделений носовые пазухи, принимать горячие ножные ванны. Ему рекомендуется обильное теплое питье, а если температура повышается до 38, то назначаются различные жаропонижающие средства. Если ринит имеет инфекционную природу, то для его лечения используют раствор интерферона, который вводится в носовые пазухи. Хронический ринит лечат практически теми же методами и средствами, что и острый: мазями, имеющими антимикробное и противовоспалительное действие, сосудосуживающими каплями, различными вяжущими препаратами. Широко и весьма успешно применяются также и различные физиотерапевтические методы лечения: ингаляции, УВЧ, облучение ультрафиолетовыми лучами (при отсутствии противопоказаний), микроволновая терапия, соллюкс. В тех случаях, когда перечисленные выше методы не дают эффекта, производится так называемое щадящее хирургическое вмешательство: подслизистые операции, мукозотомия, остеконхотомия, электрокаустика, гальванокаустика и т.п. Что касается аллергического ринита, то наиболее действенным методом его лечения является прекращение контакта с аллергеном.

Полипы носа — выросты гипертрофированной слизистой оболочки полости носа или околоносовых пазух. Полипы носа имеют незаметное постепенное течение и приводят к выраженным нарушениям носового дыхания, снижению или полному отсутствию обоняния.
Следствием затрудненного дыхания носом могут стать головная боль, нарушения сна, сниженная работоспособность, ухудшение слуха, нарушения прикуса и развития речи у детей. Полипы носа диагностируются на основании результатов эндоскопического осмотра полости носа, рентгенологического и томографического исследования околоносовых пазух. Дополнительно проводят фарингоскопию, отоскопию, общий анализ крови, бактериологические исследования. Полипы носа, как правило, подлежат хирургическому удалению с проведением послеоперационного и противорецидивного лечения.
Симптомы полипоза носа
Полипы носа не вызывают болезненных ощущений даже при надавливании, но могут вызвать дискомфорт.
Проявляет себя полипоз в следующем:
1. Постоянная заложенность носа. Убрать заложенность с помощью высмаркивания невозможно, и пациент вынужден постоянно дышать ртом.
2. Слизистые выделения из носа. Гноя, крови в них нет, как при воспалении или обычном насморке, однако такие выделения невозможно прекратить с помощью сморкания или сосудосуживающих капель.
3. Увеличение частоты простудных заболеваний. В дальнейшем полипоз может вызвать астму и даже сократить продолжительность жизни. Среди других симптомов можно выделить храп, нарушение обоняния, приступы астмы, кровянистые выделения. При постоянной заложенности носа и отсутствии какого-либо облегчения после применения капель необходимо обратиться к врачу и провести диагностику. Убрать полипы носа достаточно просто.
Лечение полипов носа
Небольшие по размеру полипы носа можно удалить с помощью медикаментозных средств и консервативного лечения. Если полипоз вызван каким-либо заболеванием, лечат именно заболевание.
При аллергиях прописывают антигистаминные препараты. Существует и ряд препаратов, рассчитанных именно на лечение полипоза, однако применяют их в комплексе с препаратами для лечения заболевания, вызвавшего образование полипов. Помимо всего прочего, используют физиотерапевтические методики лечения. Хирургическое вмешательство позволяет удалить крупные полипы носа.
При этом могут применяться как традиционные способы удаления полипов, так и новейшие методики, к которым, в частности, относят лазерные операции. Без операции крупные полипы удалить невозможно.
Важно провести диагностику полипоза на ранних этапах. Это позволит избежать хирургического вмешательства и пройти лечение терапевтическими методами, избавившись и от заболевания, ставшего причиной.

Отит – острое или хроническое воспаление в различных отделах уха (наружном, среднем, внутреннем). Проявляется болью в ухе (пульсирующей, стреляющей, ноющей), повышенной температурой тела, нарушением слуха, шумом в ушах, слизисто-гнойными выделениями из наружного слухового прохода. Представляет опасность в развитии осложнений: хронической тугоухости, необратимой потери слуха, пареза лицевого нерва, менингита, воспаления височной кости, абсцесса мозга.
Виды отита
По зоне локализации отит разделяют на следующие виды:
- Внешний (воспаление ушной раковины, наружного ушного канала, барабанной перепонки) чаще всего представляет собой фурункулез. Может быть вызван и хроническим гнойным отитом среднего или наружного отдела, и укусами насекомых, и механическими повреждениями.
- Средний (воспаление среднего уха) вызван бактериальной инфекцией. Чаще всего инфекция проникает в среднее ухо во время простуды при чихании, кашле, сморкании, иногда - вследствие механических повреждений барабанной перепонки.
- Внутренний (отит внутреннего уха, лабиринтит) вызывает бактериальная инфекция. Чаще всего причиной является травма, воспаление среднего уха, туберкулез среднего уха. По течению заболевания различают острые и хронические отиты. Острый отит продолжается до трех недель, при недостаточно эффективном лечении переходит в хроническое заболевание. Острый отит вызывает сильные боли в области уха, высокую температуру и другие выраженные симптомы.
По типу воспаления отит может быть:
- Катаральным
- Экссудативным
- Гнойным.
Каждый из видов отита имеет свои симптомы, свою причину и способы лечения. Наиболее распространенным и опасным является отит среднего уха: воспаление этого отдела может вызвать воспаление внутреннего и наружного отделов.
Симптомы отита
Называть симптомы конкретных разновидностей отита нет смысла в рамках одной статьи. Здесь приведены общие признаки воспаления уха.
- Болевые ощущения в ухе. При наружном отите боль менее выражена и усиливается при нажатии на ушные раковины. При среднем и внутреннем боль острая, приносит существенные неудобства, возникает вне зависимости от положения головы и других внешних условий. Сама по себе боль в ухе не является признаком, указывающим на отит. Боль может возникнуть как следствие зубной боли, простуды и некоторых других факторов. Поэтому проводят дополнительную диагностику.
- Повышенная температура. Этот признак не всегда проявляет себя, однако если боль в ухе сопряжена с повышением температуры, это указывает на воспалительные процессы в ухе. Она может сопровождаться рвотой, головокружением, головной болью и другими симптомами.
- Снижение слуха. Оно может быть незначительным. Улучшить слух пациент нередко может, поменяв положение головы. При хроническом отите возникают также ощущения заложенности, давления в ухе, боль, тугоухость, в некоторых случаях выделяется гной.
Лечение отита
Лечение отита ведется как терапевтическими, так и хирургическими способами. При отите наружного уха делают согревающие компрессы, в ушной канал вводят марлю, смоченную спиртом, прописывают антибиотики, если есть температура, витамины и другие препараты.
Лечение отита среднего уха сопровождается постельным режимом, антибактериальной терапией, систематическим удалением гноя и обработкой ушного канала.
В сложных случаях используют хирургическую операцию, на которой вскрывают абсцесс и убирают гной.
Отит - сложное в лечении, опасное заболевание, которое может привести к глухоте. Если боль в ухе и другие симптомы не проходят через 1-2 дня, необходимо обратиться к врачу.

