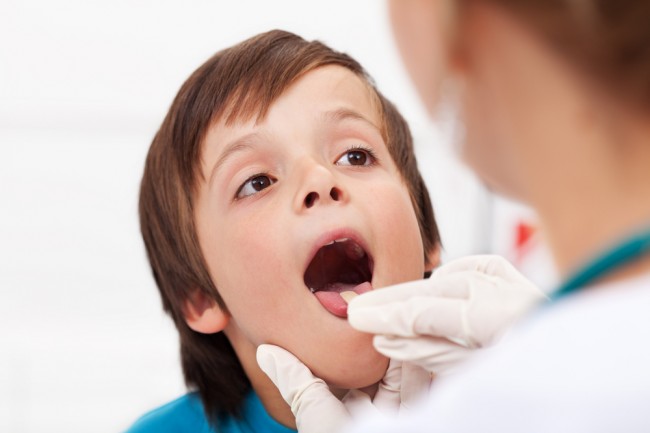
Ларингит – острый или хронический воспалительный процесс в слизистой оболочке гортани и голосовых связках, чаще вирусной природы. Проявляется ощущением сухости, царапанья в горле, осиплостью или отсутствием голоса, «лающим» кашлем. У детей младшего возраста представляет опасность развитие ложного крупа - отека слизистой гортани, перекрывающего поступление воздуха. В основном прогноз благоприятный, возможен переход острой формы заболевания в хроническую.
Симптомы ларингита
Заболевание начинается остро на фоне полного здоровья или небольшого недомогания. Пациенты предъявляют жалобы на сухость, жжение, щекотание, царапанье в гортани. Иногда возникает ощущение инородного тела, появляется судорожный сухой кашель или болезненность при глотании. Голос «садится», становится грубым и сиплым.
Возможно развитие афонии, при которой пациент может говорить только шепотом. Температура тела нормальная или субфебрильная. Через некоторое время кашель становится влажным, при кашле отделяется большое количество слизистой или слизисто-гнойной мокроты.
Продолжительность острого ларингита – 7-10 дней. В большинстве случаев наступает выздоровление. Возможен переход в подострый или хронический ларингит.
Осложнения
При распространении воспалительного процесса на подсвязочное пространство развивается острый стеноз гортани. У маленьких детей острый ларингит иногда сопровождается выраженным отеком слизистой оболочки гортани (ложный круп). Доступ воздуха затрудняется, ребенок задыхается, беспокоится, плачет. При тяжелом течении вследствие гипоксии может нарушаться работа мозга. Возможна потеря сознания и даже кома. Симптомы ложного крупа являются показанием для срочной госпитализации.
Диагностика
Диагноз острого ларингита устанавливается отоларингологом на основании характерной клинической картины и результатов ларингоскопического исследования. При проведении ларингоскопии выявляется отек и разлитая гиперемия слизистой оболочки гортани, утолщение и гиперемия голосовых складок. На поверхности голосовых связок – кусочки мокроты. При гриппе иногда появляются кровоизлияния в слизистую оболочку.
В общем анализе крови определяется лейкоцитоз. При подозрении на бактериальную природу инфекционного агента проводитсябактериологическое исследование отделяемого и смывов из ротоглотки.
Лечение ларингита
Лечение острого ларингита проводится амбулаторно. При остром ларингите, возникшем на фоне ОРВИ, пациенту показан постельный режим. В других случаях освобождение от работы выдается только лицам, характер работы которых предполагает постоянные выступления (дикторы, артисты, педагоги, лекторы и т.д.).
Пациентам с острым ларингитом рекомендуют по возможности не разговаривать. При разговоре следует говорить как можно тише, но не шепотом, произнося слова на выдохе. Из рациона исключают острую, холодную и горячую пищу. Запрещают курить или принимать спиртное.
При густой вязкой мокроте назначают отхаркивающие средства и препараты, разжижающие мокроту. Рекомендуют пить теплую щелочную воду.
Для уменьшения воспаления применяют паровые ингаляции и согревающие полуспиртовые компрессы на область шеи. При длительном течении острого ларингита и неэффективности лечения проводится антибиотикотерапия.
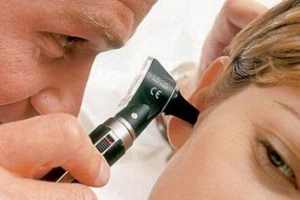
Евстахиит — воспалительное поражение слуховой трубы, приводящее к ухудшению вентиляции барабанной полости с развитием катарального среднего отита. Евстахиит проявляется заложенностью в ухе, ощущением переливающейся в нем жидкости, понижением слуха, шумом в ухе, аутофонией. Симптомы могут носить односторонний и двусторонний характер. Подтверждение диагноза евстахиита осуществляется при помощи комплексного обследования, включающего отоскопию, исследование слуха, манометрию слуховой трубы и определение ее проходимости, акустическую импедансометрию, риноскопию, бакпосев мазка из зева. Лечение евстахиита проводится сосудосуживающими назальными каплями, антигистаминными средствами, введением препаратов непосредственно в полость среднего уха и слуховую трубу, методами физиотерапии.
Слуховая (евстахиева) труба соединяет барабанную полость среднего уха с носоглоткой. Она выполняет функцию канала, по которому происходит уравновешивание давления внутри барабанной полости в соответствии с внешним атмосферным давлением. Нормальное давление в барабанной полости является необходимым условием для функционирования звукопроводящего аппарата среднего уха: барабанной перепонки и цепочки слуховых косточек.
Ширина слуховой трубы составляет около 2 мм. При таком небольшом диаметре даже незначительный отек стенок слуховой трубы в результате воспаления приводит к нарушению ее проходимости с развитием евстахиита. В следствии этого воздух из глотки перестает поступать в полость среднего уха и там развивается катаральное воспаление. Из-за сочетанного воспалительного поражения слуховой трубы и среднего уха евстахиит также называют тубоотитом, туботимпанитом, сальпингоотитом. По характеру течения выделяют острый и хронический евстахиит.
Причиной острого евстахиита является распространение инфекции из носоглотки и верхних дыхательных путей на глоточное устье и слизистую оболочку слуховой трубы. Это может наблюдаться при ОРВИ, гриппе, ангине, остром фарингите и рините, скарлатине, инфекционном мононуклеозе, кори, коклюше.
Инфекционными агентами евстахиита при этом чаще всего бывают вирусы, стафило- истрептококки, у детей - пневмококки. В редких случаях евстахиит может быть обусловлен грибковой инфекцией или специфической микрофлорой (возбудители туберкулеза, сифилиса, хламидиоза).
Возникновение острого евстахиита бывает связано с отеком слуховой трубы вследствие аллергического заболевания (аллергический ринит, поллиноз). Развитием острого евстахиита может осложниться тампонада носа, проводимая для остановки носового кровотечения.
Хронический евстахиит развивается на фоне хронических воспалительных процессов в носоглотке: тонзиллита, аденоидов, хронического ринита и синусита. Его причиной могут быть заболевания, при которых нарушается нормальная циркуляция воздуха по воздухоносным путям: искривления носовой перегородки, доброкачественные опухоли полости носа и новообразования глотки, атрезия хоан, гипертрофические изменения нижних носовых раковин.
При евстахиите лечебные мероприятия направлены на санацию носоглотки, снятие отечности, купирование воспаления или аллергической реакции. Для снижения отечности слуховой трубы при евстахиите назначаются сосудосуживающие капли в нос, антигистаминные препараты для приема внутрь. Улучшению проходимости слуховой трубы способствуют ее катетеризация с введением раствора гидрокартизона или адреналина. Хороший эффект при евстахиите дает пневмомассаж барабанной перепонки. С целью разжижения образующегося при евстахиите транссудата барабанной полости применяется введение в нее протеолитических ферментов, манипуляция проводится путем катетеризации через слуховую трубу.
Из-за опасности заброса инфицированной слизи из глотки через слуховую трубу в полость среднего уха в остром периоде евстахиита не целесообразно проведение продуваний по Политцеру. По этой же причине пациенту с евстахиитом рекомендуется избегать слишком сильного сморкания. Следует очищать поочередно каждую ноздрю без избыточного напряжения.
В комплексном лечении евстахиита применяются физиотерапевтические методики: УВЧ, микроволновая терапия, лазеротерапия, УФО,электростимуляция мышц, сокращение которых расширяет просвет слуховой трубы.
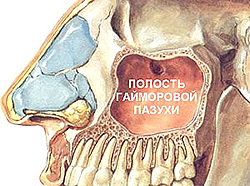
Гайморит – воспаление гайморовых (верхнечелюстных придаточных) пазух носа. Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Гайморит может протекать остро или приобретать хроническую форму. По данным международной медицинской статистики, острым гайморитом и другими синуситами ежегодно заболевает около 10% населения развитых стран. Заболевание поражает людей всех возрастов. У детей до 5 лет гайморит почти не встречается, поскольку в этом возрасте придаточные пазухи еще недостаточно развиты.
Симптомы гайморита
- Симптомы острого гайморита
Заболевание начинается остро. Температура тела больного повышается до 38-39 Со, выражены признаки общей интоксикации, возможен озноб. В отдельных случаях температура тела пациента может быть нормальной или субфебрильной. Больного гайморитом беспокоят боли в области пораженной верхнечелюстной пазухи, скуловой кости, лба и корня носа. Боль усиливается при пальпации. Возможна иррадиация в висок или соответствующую половину лица. У некоторых пациентов появляются разлитые головные боли различной интенсивности.
Носовое дыхание на стороне поражения нарушается. При двухстороннем гайморите заложенность носа вынуждает пациента дышать через рот. Иногда вследствие закупорки слезного канала развивается слезотечение. Выделения из носа вначале серозные, жидкие, затем становятся вязкими, мутными, зеленоватыми.
- Симптомы хронического гайморита
Как правило, хронический гайморит является исходом острого процесса. В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
Для экссудативных форм хронического гайморита характерно отделяемое, количество которого увеличивается в период обострения и становится незначительным при улучшении состояния пациента. При катаральном гайморите отделяемое жидкое, серозное, с неприятным запахом. При гнойной форме заболевания выделения густые, желтовато-зеленые. появляются обильные тягучие слизистые выделения, которые подсыхают и образуют корки в носовой полости.
Головная боль, как правило, появляется лишь в периоды обострений хронического гайморита или при нарушении оттока отделяемого из верхнечелюстной пазухи. Головная боль давящая или распирающая, по словам больных часто локализуется «за глазами», усиливается при поднимании век и давлении на подглазничные области. Уменьшается во время сна и в положении лежа (облегчение объясняется возобновлением оттока гноя в горизонтальном положении).
Нередко больные хроническим гайморитом предъявляют жалобы на ночной кашель, который не поддается обычному лечению. Причиной появления кашля в данном случае становится гной, стекающий из гайморовой пазухи по задней стенке глотки.
У пациентов с хроническим гайморитом часто выявляются кожные повреждения в преддверии носовой полости (трещины, припухлости, мацерации, мокнутия). У многих больных развивается сопутствующий конъюнктивит и кератит.
Лечение гайморита
- Терапия острого гайморита
Для уменьшения отека слизистой и восстановления нормальной вентиляции пазухи применяют сосудосуживающие препараты местного действия сроком не более 5 дней. При значительной гипертермии назначают жаропонижающие препараты, при выраженной интоксикации – антибиотики. Избежать неблагоприятных побочных эффектов и добиться высокой концентрации препарата в очаге воспаления можно, применяя антибиотики местного действия. После нормализации температуры рекомендовано физиолечение.
- Лечение хронического гайморита
Для достижения устойчивого эффекта терапии при хроническом гайморите необходимо устранить причины, способствующие развитию воспаления в верхнечелюстной пазухе (аденоиды, хронические заболевания ЛОР-органов, искривление носовой перегородки, больные зубы и т.д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
Проводят дренирование гайморовой пазухи. Промывание пазухи осуществляют методом "кукушка" или синус-эвакуации. Для этого используют дезинфицирующие растворы. В полость вводят протеолитические ферменты и растворы антибиотиков. Применяют физиотерапевтические методики (ингаляции, диатермию, ультрафонофорез с гидрокортизоном, УВЧ). Пациентам с гайморитом полезна спелеотерапия.
При гнойно-полипозной, полипозной, казеозной, холестеатомной и некротической форме хронического гайморита показано хирургическое лечение. Производят вскрытие гайморовой пазухи - гайморотомию.
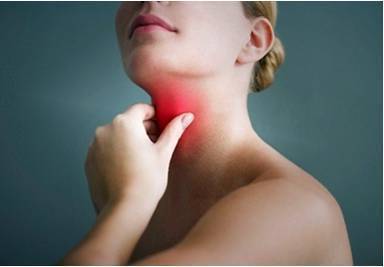
Ангина - инфекционно–аллергический процесс, локальные изменения при котором затрагивают глоточное лимфоидное кольцо, чаще всего небные миндалины. Течение ангины характеризуется повышением температуры тела, общеинтоксикационным синдромом, болью в горле при глотании, увеличением и болезненностью шейных лимфоузлов. При осмотре выявляется гиперемия и гипертрофия миндалин и небных дужек, иногда – гнойный налет. Ангина диагностируется отоларингологом на основании данных фарингоскопии и бактериологического посева из зева. При ангине показано местное лечение (полоскание горла, промывание лакун, обработка миндалин препаратами), антибиотикотерапия, физиотерапия.
Симптомы ангины
Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением регионарных лимфатических узлов.
При катаральной ангине наблюдается субфебрилитет, умеренная общая интоксикация, неярко выраженные признаки воспаления по анализам крови. При фарингоскопии выявляется разлитая яркая гиперемия задней стенки глотки, твердого и мягкого нёба. Катаральная ангина продолжается в течение 1-2 суток. Исходом может быть выздоровление или переход в другую форму ангины (фолликулярную или катаральную).
Для фолликулярной и лакунарной ангины характерна более выраженная интоксикация. Пациенты предъявляют жалобы на головную боль, общую слабость, боли в суставах, мышцах и области сердца. Отмечается гипертермия до 39-40 Со. В общем анализе крови определяется лейкоцитоз со сдвигом влево. СОЭ увеличивается до 40-50 мм/ч.
При фарингоскопическом осмотре пациента с лакунарной ангиной выявляется выраженная гиперемия, расширение лакун, отек и инфильтрация миндалин. Гнойный налет распространяется за пределы лакун и образует рыхлый налет на поверхности миндалины. Налет имеет вид пленки или отдельных мелких очагов, не распространяется за пределы миндалины, легко удаляется. При удалении налета ткань миндалины не кровоточит.
При фолликулярной ангине на фарингоскопии выявляется гипертрофия и выраженный отек миндалин, так называемая картина «звездного неба» (множественные бело-желтые нагноившиеся фолликулы). При самопроизвольном вскрытии фолликул образуется гнойный налет, который не распространяется за пределы миндалины.
Для некротической ангины характерна выраженная интоксикация. Наблюдается стойкая лихорадка, спутанность сознания, повторная рвота. По анализам крови выявляется выраженный лейкоцитоз с резким сдвигом влево, нейтрофилез, значительное увеличение СОЭ. При фарингоскопии виден плотный серый или зеленовато-желтый налет с неровной, тусклой, изрытой поверхностью. При удалении налета ткань миндалины кровоточит. После отторжения участков некроза остаются дефекты ткани неправильной формы диаметром 1-2 см. Возможно распространение некроза за пределы миндалины на заднюю стенку глотки, язычок и дужки.
Лечение ангины
Лечение, как правило, амбулаторное. При тяжелой форме ангины показана госпитализация. Пациентам назначают щадящую диету, обильное питье, антибактериальные препараты. Курс лечения составляет 5-7 дней.

Аденоиды – патологическое увеличение носоглоточной миндалины. Заболевание выявляется у 5-8 % детей в возрасте от 3 до 7 лет, одинаково часто поражает мальчиков и девочек. У детей старшего возраста частота заболеваемости уменьшается. У пациентов в возрасте старше 15 лет гипертрофия носоглоточной миндалины выявляется редко, хотя в отдельных случаях болеть могут и взрослые.
Симптомы аденоидов
Нос ребенка постоянно или периодически заложен, характерно обильное серозное отделяемое. Ребенок спит с открытым ртом. Из-за затруднений с дыханием сон больного становится беспокойным, сопровождается громким храпом. Детям часто снятся кошмары. Во время сна возможны приступы удушья, обусловленные западением корня языка.
При аденоидах большого размера нарушается фонация, голос пациента становится гнусавым. Отверстия слуховых труб закрываются разросшимися аденоидами, что обуславливает снижение слуха. Дети становятся рассеянными и невнимательными.
Из-за аденоидов развивается застойная гиперемия окружающих мягких тканей (задних небных дужек, мягкого неба, слизистой оболочке носовых раковин). В результате проблемы с дыханием усугубляются, часто развиваются риниты, со временем переходящие в хронический катаральный ринит.
Разрастание аденоидной ткани нередко осложняется аденоидитом (воспалением аденоидов). При обострении аденоидита появляются признаки общей неспецифической инфекции (слабость, повышение температуры). Аденоиды и особенно аденоидит часто сопровождаются увеличением регионарных лимфатических узлов.
Длительное течение болезни приводит к нарушению нормального процесса развития лицевого скелета. Нижняя челюсть становится узкой, удлиняется. Из-за нарушения формирования твердого нёба, возникают нарушения прикуса. Лицо пациента приобретает своеобразный «аденоидный вид».
Аденоиды могут влиять на механизм дыхания. При прохождении струи воздуха через носовую полость происходит рефлекторное формирование характера вдоха и выдоха. Поэтому человек всегда дышит через нос глубже, чем через рот. Длительное дыхание через рот обуславливает незначительную, но некомпенсированную недостачу вентиляции легких.
Кровь ребенка хуже насыщается кислородом, возникает хроническая нерезко выраженная гипоксия мозга. Из-за хронического нарушения оксигенации у детей с длительным течением аденоидов иногда развивается некоторая умственная отсталость. Пациенты часто жалуются на головные боли, плохо учатся, испытывают трудности с запоминанием учебного материала.
Уменьшение глубины вдоха в течение длительного периода времени становится причиной нарушения процесса формирования грудной клетки. У ребенка развивается такая деформация грудной клетки как «куриная грудь». У ряда пациентов с аденоидами выявляется малокровие, нарушение деятельности желудочно-кишечного тракта (ухудшение аппетита, рвота, запор или понос).
Диагноз выставляется на основании подробного осмотра, тщательно собранного анамнеза и данных инструментальных исследований. Используются следующие инструментальные методики:
- Фарингоскопия. В ходе исследования проводится оценка состояния ротоглотки и небных миндалин. Определяется наличие отделяемого слизисто-гнойного характера на задней стенке глотки. Для осмотра аденоидов мягкое нёбо поднимают шпателем.
- Передняя риноскопия. Врач осматривает носовые ходы. Исследование позволяет выявить отек и наличие отделяемого в носовой полости. В нос ребенка закапывают сосудосуживающие капли, после чего становятся видны закрывающие хоаны аденоиды. Ребенка просят сглотнуть. Возникающее сокращение мягкого неба вызывает колебание аденоидов, при котором видны световые блики на поверхности миндалин.
- Задняя риноскопия. Врач осматривает носовые ходы через ротоглотку при помощи зеркала. При осмотре видны аденоиды, которые представляют собой полушаровидную опухоль с бороздами на поверхности или группу свисающих образований в различных отделах носоглотки. Исследование отличается высокой информативностью, однако его проведение представляет определенные затруднения, особенно – у детей младшего возраста.
- Рентгенография носоглотки. Рентгенограмма выполняется в боковой проекции. При проведении исследования ребенок открывает рот, чтобы аденоиды более четко контрастировались воздухом. Рентгенограмма позволяет надежно диагностировать аденоиды и точно определить их степень.
- Эндоскопия носоглотки. Высокоинформативное исследование, позволяющее произвести детальный осмотр носоглотки. При осмотре детей младшего возраста требуется анестезия.
Лечение аденоидов
Тактика лечения определяется не столько размером аденоидов, сколько сопутствующими расстройствами. Показания к операции определяет отоларинголог. У детей операции при аденоидах проводятся под общей анестезией.

Медицинский центр «Альфа медика» оснащен высокотехнологичным оборудованием - в соответствии с современными медицинскими стандартами.
В«Альфа медика» оказывают профессиональную помощь при ЛОР заболеваниях, как у взрослых, так и у детей (с самого рождения). Заболевания уха, горла, носа могут вызвать множественные осложнения, приводящие к полной или частичной потере слуха, инфицированию бронхов и легких, а также различным менингитам и другим недугам.
Наш кабинет оснащен самым современным оборудованием и аппаратурой, соответствующей всем медицинским стандартам.У нас Вы сможете получить:
- -Точнейшую диагностику состояния ЛОР органов
- -Срочную, эффективную помощь при обострениях и тяжелых состояниях
- -Лечение на самом лучшем, профессиональном оборудовании
- -Возможность исследовать свой слух с помощью тимпанометрии и скрининговой аудиометрии на оборудовании марки Maico, считающимся самым точным и современным
Наш врач проводит все обследования на высокотехнологичных аппаратах последнего поколения. Так проверить нос, глотку и аденоиды Вы сможете при помощи системы марки Heinemann, проводящей видеоэндоскопию.
Специалист на приеме:
- -Быстро, безопасно и эффективно проведет осмотр
- -Очистит ушные проходы от серных пробок и других загрязнений
- -Проведет процедуру чистки полости носа и слуховых труб при тубоотите
- -Выполнит эндоскопические процедуры носа и глотки, осуществит пневмомассаж барабанных перепонок
После посещения нашего ЛОР кабинета Вы сможете не беспокоиться о своем здоровье. Только высококлассная, быстрая помощь сможет устранить проблему навсегда. При хронических заболеваниях мы гарантируем долгосрочный эффект, который облегчит состояние пациента и не даст болезни разрастаться.
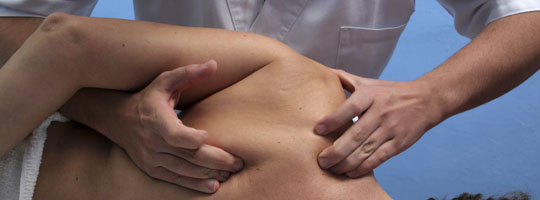
Данная медицинская наука изучает различные нарушения, диагностику и лечение работы всех конечностей, внутренних органов, суставов, мышц и костей. Считается, что первопричиной недугов является нарушение взаимодействия между органами и конечностями человеческого организма. Метод включает в себя множество лечебно-диагностических методов, применяя которые, без применения медикаментов можно избавиться от заболеваний:
- -Возникших после черепно-мозговых или родовых травм у новорожденных
- -Эпилепсии
- -Головных болей, мигреней
- -Остеохондроза всех видов
- -Энуреза и недугов мочевого пузыря
- -Межреберных невралгий, вегето-сосудистой дистонии, артрозов, артритов, сколиозов
В чем суть остеопатии
Многие специалисты признают этот вид терапии полноценной альтернативой традиционным видам лечения. Например, при лечении травм и болезней позвоночника хирургическое вмешательство может заменить остеопатия. Это новый, действенный и безопасный способ оздоровления путем выявления и исправления патологических изменений в структурно-анатомическом строении тела человека и его внутренних органов только лишь с помощью рук доктора. Для диагностики и лечения опытному врачу-остеопату не нужны ни медицинская техника, ни сильнодействующие препараты, а лишь его собственные чувствительные натренированные пальцы и знания в области анатомии и физиологии. Правильность и точность диагнозов такого специалиста ни чем не уступают результатам исследований на МРТ, КТ и УЗИ и легко при необходимости могут быть подтверждены дополнительными обследованиями.
Пальпируя участок за участком тело пациента, остеопат определяет нездоровые области, которые выдают себя в сравнении с нормальными более высокой или низкой плотностью и температурой, увеличенными размерами, излишним напряжением. Основная задача любого врача-остеопата - гораздо глубже, нежели улучшение самочувствия или снятие болевого синдрома. Она заключается в устранении первопричины недуга, нормализации и гармонизации функционирования всех систем жизнедеятельности.
Принципы остеопатии
Первый принцип заключается в том, что человеческий организм – это единая сложная система. Сбой в любой из ее частей обязательно потянет за собой неполадки в других взаимосвязанных областях. Например, постоянная боль в поясничном отделе позвоночника повлечет за собой неизбежное психоэмоциональное напряжение, раздражение, нарушения в работе органов малого таза, кишечника, снижение иммунного статуса человека. Поэтому любой врач-остеопат рассматривает конкретный недуг не как болезнь конкретного внутреннего органа или системы, а как угрозу для всего организма в целом.
Суть второго принципа состоит в том, что первостепенным определяющим для здоровья является гармоничное взаимное расположение внутренних органов и тканей, отсутствие смещения позвонков. В таком случае нет ограничений в поступлении питательных веществ, застойных явлений и, соответственно, нет причин для развития патологических процессов.
Формулировка третьего принципа совпадает с лозунгом всех людей, по-настоящему заботящихся о своем здоровье: движение – это жизнь. Если все процессы в организме плавны и беспрепятственны, ток жидкостей (крови, лимфы и др.) не нарушен, органы и ткани достаточно подвижны, можно говорить о состоянии благополучия в организме.
Массаж, мануальная терапия и остеопатия
Обыватели часто синонимизируют понятия мануальной терапии и остеопатии. Но это неправильно. Да, у этих двух видов терапии общие истоки и есть схожие приемы. Но различна сама суть подхода практикующих специалистов к проблемам пациента. Мануальный терапевт делает акцент на снятии болевого синдрома в позвоночнике и суставах, его сеансы часто сопряжены с неприятными ощущениями. Нередко основная причина заболевания остается не устранённой, поэтому случаются рецидивы.
Для остеопата важно не временное улучшение самочувствия больного, а его полное исцеление, поэтому врач проводит диагностику всего организма и лечение, результатом которого будет не локальное улучшение ситуации, а отличная работа всех систем. Остеопатия - это не борьба с симптомами, а война за само здоровье. Хотя методы воздействия в данном случае безболезненные и абсолютно безопасные.
Массаж еще меньше имеет общего с остеопатией. Он хорошо расслабляет, тонизирует мышцы. Но не следует ждать от этих сеансов серьезного лечебного эффекта. А в случае неопытности специалиста некоторые его приемы могут усугубить имеющуюся проблему.
Виды остеопатии
Висцеральная остеопатия ориентирована на диагностику взаимного расположения, плотности, размеров, температуры внутренних органов. Изменение какого-либо параметра в случае травмы или инфекции может привести к развитию болезни и даже к смещению позвонков. Врач-остеопат руками может легко определить проблему и скорректировать ее.
Краниосакральная остеопатия охватывает важнейшие элементы организма: головной, спинной мозг, кости черепа и крестец. Незначительное ограничение подвижности в этих отделах скелета существенно влияет на кровоток и ликвородинамику, что может стать причиной головокружений, головных болей, проблем с памятью и других более серьезных болезней. Адекватное лечение остеопата поможет восстановить нормальный ток жидкостей и устранить тем самым грозные и болезненные симптомы.
Краниальная остеопатия призвана освободить организм от стрессов, повысить устойчивость к ним, снять напряжение. Практикующие ее специалисты обладают особой чувствительностью в пальцах, так как суть данного вида остеопатии заключается в улавливании особого ритма с малой амплитудой. Любое изменение в организме оказывает влияние на этот особый ритм, и краниальная остеопатия способна вовремя отреагировать на проблему.
Структуральная остеопатия приходит на помощь при заболеваниях, ограничивающих подвижность – это остеохондрозы, радикулиты, артрозы, искривления и грыжа позвоночника, травмы спортивные и бытовые, пяточная шпора.
Остеопатия для детей
Необходимость остеопатического лечения для взрослого человека сейчас ни у кого уже не вызывает вопросов. Но зачем нужна остеопатия для грудничков, ведь основные заболевания, такие как остеохондроз, артроз, сколиоз и т. д., с которыми чаще всего обращаются к данному виду терапии, появляются в процессе жизни? Тем не менее, все больше малышей с самого рождения становятся пациентами врачей-остеопатов.
Нередко у родителей радость от появления малыша сменяют состояния растерянности, апатии, усталости от недосыпания и даже страха от постоянных криков и истерик у новоиспеченного члена семьи. Посещения специалистов, анализы и дорогостоящие обследования не дают ответа на вопрос: от чего страдает кроха? Возможно, причину стоит искать в родовой травме.
Появление на свет очень нелегкий момент, своего рода испытание как для мамы, так и для крохи, и не всегда это событие проходит бесследно. Наибольшее напряжение в процессе родов испытывают череп и шейный отдел младенца, поэтому они чаще всего подвержены повреждениям. Стремительные или долгие роды, физиологические особенности роженицы, использование щипцов – все эти факторы существенно повышают риск травматизма ребенка в родах. Родоразрешение методом кесарева сечения - также не профилактика родовой травмы: быстрый переход из состояния невесомости в утробе к земному атмосферному давлению, резкое извлечение доктором малыша за головку через узкий разрез, отсутствие задуманного природой прохождения через родовые пути - все это может сказаться на здоровье ребенка в будущем.
Внутриутробно плод тоже может получить некоторые повреждения. Например, в результате неправильного его положения в матке, перенесенной во время беременности инфекции или испытываемой гипоксии, при тяжелом токсикозе, угрозе выкидыша или преждевременных родов.
Признаки родовой травмы у младенцев
Обнаружив следующие симптомы у своего ребенка, родителям стоит предположить, что роды прошли для их крохи не совсем гладко и стоит задуматься о том, чтобы обратиться к специалисту. Хорошо, если это будет грамотный остеопат.
- младенец часто и обильно срыгивает, плохо набирает вес;
- у ребенка преобладает наклон головы в одну определенную сторону (проявление кривошеи);
- он проявляет беспричинное беспокойство;
- присутствует дрожание (тремор) подбородка, ручек, ножек;
- после родов на голове малыша образовалась кефалогематома.
В старшем возрасте нескомпенсированная родовая травма может проявить себя появлением у ребенка задержки в развитии, косоглазия, энуреза, заикания, нарушения сна, повышенного внутричерепного давления.
Если вы обнаружили у своего чада какие-то из перечисленных выше симптомов, не стоит впадать в отчаяние, скорректировать полученные травмы поможет остеопатия. Для грудничков и детей постарше она совершенно безопасна, хорошо ими переносится и может применяться уже в первые дни жизни. Идеальным считается осмотр врачом-остеопатом новорожденного в первые 15 часов после рождения.
Остеопатия и эмоциональное состояние
Любые негативные эмоции вызывают напряжение и спазм в мышцах, таким образом организм готовится защищаться, отражая атаку извне. При восстановлении эмоционального фона в норму приходит и физическое состояние. Однако если стресс сильный и частый, организм может дать сбой, перестав полностью расслабляться даже в периоды душевного покоя человека. А спазм – это всегда помеха для полноценного движения нервных импульсов, лимфы, кровоснабжения, что, согласно принципам остеопатии, является причиной развития заболеваний. Могут появиться самые разнообразные симптомы: головная боль, сниженный аппетит, проблемы с кишечником, чувство тяжести в области сердца, ощущение напряжения в мышцах шеи и лица. Поэтому остеопат всегда придает значение психоэмоциональному состоянию пациента.
Бывают ситуации, когда специалист видит проблемную область, выполняет правильные техники, но лечение не дает эффекта, либо он нестабилен. Как будто существует внутренняя психологическая установка телу на удержание определенных компенсирующих позиций. В таком случае хороший результат даст совместный труд психолога и остеопата.
Но может иметь место и обратная ситуация, с которой поможет справиться остеопатия. Что это такое - испытывать постоянную сильную боль, например, в области поясницы? В такой ситуации человек обязательно будет пропускать через себя целый спектр отрицательных эмоций. Если вовремя не получить остеопатического лечения, может возникнуть порочный круг.
Остеопат устраняет основную проблему, благодаря чему нормализуется ритм и пульсация в тканях, уходят мышечные спазмы и напряжения. В организме наступает состояние благополучия, достигается физическое и эмоциональное равновесие – это и есть здоровье.
Обращаясь за консультацией к мануальному терапевту, Вы получите наиболее эффективное безмедикаментозное лечение. В клинике «Альфа медика» проведут полнейшее обследование и подберут индивидуальную методику выздоровления.
Самостоятельное лечение народными методами не принесет желаемого результата, а может наоборот, навредить Вам. Именно поэтому так важно своевременно обратиться за квалифицированной помощью в клинику, где есть все необходимое для Вашего скорейшего выздоровления.
Остеопатия включает в себя комплекс различных мероприятий физического характера, помогающего нашему телу избавиться от недуга. Правильная техника исполнения гарантирует превосходный результат в самые быстрые сроки.

Неврология — медицинская область, занимающаяся вопросами возникновения болезней периферической и центральной нервной системы, изучением механизмов и их развития, симптомов, разработкой способов диагностики, эффективных методик лечения и профилактики.
Неврологические заболевания – самые распространенные на сегодняшний день. Это обуславливается повышенным нервным напряжением, которое испытывает каждый современный человек. Наука неврология изучает все возможные расстройства, патологии и изменения периферической и центральной нервной системы, что позволяет предотвратить появление или провести лечение таких заболеваний, как инсульт, вегето-сосудистая дистония, мигрень, болезнь Паркинсона, Альцгеймера, патологические изменения позвоночника и многое другое. Современные технологии и медицинские знания помогают в кратчайшие сроки диагностировать и провести процедуру выздоровления – главное скорейшим образом обратиться к специалисту.
Роль нервной системы в организме
Нервная система в организме человека занимается восприятием и анализом сигналов внутри и вне организма, отвечает за их дальнейшую трансляцию, обработку и ответную реакцию. Образно говоря, нервная система играет роль сторожа в организме, который сигнализирует о внешних изменениях и проблемах внутри.
Нервную систему подразделяют на периферическую (нервные узлы и волокна) и центральную (спинной и головной мозг). В такой сфере как неврология заболевания чаще всего проявляются посредством боли.
Симптомами, которые могут свидетельствовать о вероятном поражении ЦНС (головного мозга), являются: головная боль, перекос лица, шаткость, головокружение, онемение конечностей, затруднение речи и глотания, двоение в глазах. Иногда наблюдается потеря сознания больного, судороги, слабость в руках и ногах.
Неврологические заболевания: симптомы
С одной стороны неврология – это наука, которая изучает нервную систему человека, а с другой – это направление в медицине, которое занимается диагностикой и лечением неврологических патологий. Заболевания нервной системы могут сопровождаться нарушением психических функций, которое проявляется депрессией, тревогой, раздражительностью, снижением интеллекта и памяти, быстрой сменой настроения.
Заболевания спинного мозга сопровождаются болью, слабостью и онемением в ногах, руках и туловище, запорами, нарушением мочеиспускания, атрофией мышц, судорогами. Проблемами периферической нервной системы также занимается неврология. Что это такое и как они могут проявляться? В первую очередь это патологии, связанные со сдавливанием связками или костными структурами нервных волокон и корешков. Нервные волокна страдают в результате хронического отравления организма (нарушенный обмен веществ, наркомания, алкоголизм).
Головная боль – ведущий симптом при неврологических заболеваниях
Головная боль относится к тому перечню симптомов, которые встречаются очень часто не только в области неврологии, но и в общемедицинской практике. Симптоматика почти 50-и различных заболеваний ограничивается только одной головной болью. История неврологии полна случаев, когда именно этот симптом, если он ничем не сопровождается, оттягивает визит больного к врачу. Головная боль может сигнализировать как о депрессии, переутомлении, эмоциональном напряжении, так и о серьезных заболеваниях. Немедленная консультация невролога необходима в том случае, если пациента кроме головной боли тревожат такие симптомы, как потеря сознания, головокружения, онемение, рвота, тошнота.
Опытный врач в первую очередь должен определить природу и характер головной боли. Для этого неврологическое обследование дополняют инструментальными методами (ультразвуковая допплерография, Ro-графия черепа, МРТ-головы). Также обязательно нужно пройти осмотр у терапевта, стоматолога, отоларинголога, окулиста и сдать общеклинические анализы. Такой комплекс поможет максимально изучить состояние организма больного, поставить правильный диагноз и назначить адекватное лечение.
Заболевания периферической нервной системы
Около 70% больных обращаются с жалобами на проблемы с периферической нервной системой. Очень часто встречается патология позвоночника, которой занимается вертебро-неврология. Что это такое? Здесь имеется в виду заболевание, при котором нарушается функционирование суставов, дисков, костных структур, сухожильных и мышечных образований позвоночного столба. Поражения связочного аппарата, межпозвоночных суставов и межпозвоночного диска носят общее название - остеохондроз. В пожилом возрасте это заболевание квалифицируется как норма, но сейчас этот диагноз можно встретить у больных чуть ли не подросткового возраста, что является серьезной проблемой. Стало уже привычным, когда болезнь прогрессирует у пациентов в возрасте до 40 лет. Развитие этой патологии ускоряется такими факторами, как неправильное питание, пассивный образ жизни, неправильная осанка.
Обращаемся за помощью к неврологу
Диагностикой, профилактикой и лечением нарушений нервной системы занимается врач-невролог. В отделение неврологии нужно обращаться, если тревожат боли в спине, мышечная слабость, обмороки, головокружения, тремор конечностей, бессонница или расстройства сна, нарушение координации движений, головные боли, онемение. Такими незначительными, на первый взгляд, симптомами, как «мушки» перед глазами или онемение пальца часто проявляются заболевания нервной системы. Иногда эти симптомы можно списать на утомление или усталость. Но даже при подобных незначительных проявлениях необходимо обратиться к специалисту, ведь неврологические болезни развиваются медленно и постепенно. Каждому человеку нужно знать, что тяжелыми последствиями может обернуться несвоевременное лечение болезней, которыми занимается неврология, что это такое опасное состояние, которое грозит потерей интеллекта, параличом и инвалидностью. Риск развития неврологических расстройств повышается с возрастом. Предотвратить их возникновение и вероятные последствия могут только периодические неврологические осмотры.
Диагностика
Своевременная диагностика заболеваний нервной системы – это первый этап выздоровления. Эти заболевания не могут пройти сами по себе. Пациенты часто делают огромную ошибку, преодолевая симптомы, например, головную боль, с помощью лекарственных препаратов. При неправильном лечении болезнь только прогрессирует, а вероятность осложнений увеличивается в разы.
В связи с тем, что неврологические заболевания в большинстве случаев характеризируются однотипной симптоматикой, диагностика должна быть направлена на подбор правильной схемы исследования. Многие из симптомов, которые могут свидетельствовать о развитии неврологического заболевания, одновременно могут говорить о побочных эффектах лечения какой-то другой болезни, к которым не имеет отношения неврология. Отзывы пациентов и врачей сходятся в том, что неврологические патологии сложно диагностировать, и на первый взгляд их могут принять за совсем иную болезнь.
Лечение
На сегодняшний день широко применяется комплексный подход к лечению. Он направлен на устранение причин и облегчение симптоматики. Неврологические патологии в основном лечатся путем использования медикаментозной терапии. Дополнительно применяются реабилитационно-восстановительные методики, включающие теплолечение, лечебную гимнастику, кинезотерапию, иглорефлексотерапию, лечебный массаж, физиотерапию и фитотерапию. Кроме того, существуют специальные реабилитационные программы для больных. Уберечь организм от неврологических расстройств и предупредить осложнения можно, лишь следя за своим здоровьем, что включает правильный образ жизни, избегание стрессов и прохождение периодических осмотров у невролога.
Квалифицированные врачи неврологи клиники «Альфа медика» помогут диагностировать, назначить лечение или провести профилактику любой неврологической болезни, мешающей Вам полноценно жить и работать. Вы получите качественное обследование с применением самых современных технологий и методов обследования, а также лечение лучшими препаратами и процедурами.Врач невролог нашего медицинского центра будет взаимодействовать с коллегами других специальностей, так как многие недуги следует лечить комплексно. Это позволит Вам навсегда забыть о проблеме и жить здоровой жизнью.
Следить за своим здоровьем Вам помогут специалисты, находящие индивидуальный подход, так как любой организм по-своему уникален и должен лечиться в соответствии с этими особенностями.
Мы поможем своевременно обнаружить недуг на начальных стадиях развития и предотвратить все возможные последствия.
Краниосакральная терапия – уникальный метод, который успешно доказал свою эффективность не только в теории и на практике. Это одно из направлений мануальной терапии, которое положительно воздействует не только на физическое, но и эмоциональное состояние человека. Клиника «Альфа медика» - лучшие условия и опытные специалисты, которые подберут эффективное лечение, позволяющее победить недуг и восстановиться в короткий срок.
Краниосакральная терапия: суть метода
Существует несколько основных принципов, на которых основана краниосакральная терапия. А именно:
- Для борьбы с болезнью и реабилитации после травм, необходимо активизировать собственные силы и ресурсы организма
- Здоровье не только тела, но и души является необходимостью для счастливой жизни
- В организме играет ключевую роль взаимосвязь систем и их функции
Терапия применяется для реабилитации после тяжелых травм и серьезных недугов. Но одновременно этот метод является действенным средством для борьбы с депрессией и расстройствами нервной системы, которые нередко вызваны посттравматическим стрессом.
Показания к проведению краниосакральной терапии
Принцип воздействия во многом схож с приятным массажем – он не доставляет ни малейших неприятных ощущений, и обеспечивает мягкое соприкосновение с телом пациента. Движения практически не ощутимы, так как они соответствуют колебаниям естественных ритмов организма.
Стоит пройти курс терапии:
- При постоянных головных болях
- При дискомфорте в области позвоночника
- При проблемах со сном
- При расстройствах нервной системы
- При ослабленном иммунитете
- При вегето-сосудистой дистонии
- При задержке развития у детей.
Метод применяется даже во время беременности и может быть назначен детям первого года жизни. Активно используется в реабилитационном периоде, позволяя быстро и эффективно восстановиться после травм.
Краниосакральная терапия: противопоказания и особенности процедуры
Противопоказания к проведению процедуры минимальны:
- Аневризма головного мозга
- Тромбозы
- ОРВИ
- Онкологические заболевания
Нередко после процедуры человек ощущает сонливость – тело абсолютно расслаблено и готово к отдыху. Вы можете записаться на краниосакральную терапию прямо сейчас – подберем оптимальные часы посещения и подробно расскажем о процедуре. Цены нашей клиники более чем лояльны – вы платите за свое здоровье и отличное самочувствие, а это в полной мере стоит вложенных средств. Каждый сеанс – это наслаждение и отсутствие даже минимального дискомфорта или неприятных ощущений. Наши сотрудники – профессионалы своего дела, а потому вы сможете оздоровиться, получая удовольствие от процедуры.
Оздоровительный массаж – процедура, которая направлена не на борьбу с каким-либо определенным заболеванием, а на комплексное восстановление организма. Воздействие основано на применении специальных приемов, которые улучшают циркуляцию крови, нормализуют обмен веществ и положительно воздействуют на нервную систему. В клинике «Альфа медика» работают лучшие специалисты – доверьте свое здоровье профессионалам.
Когда нужен оздоровительный массаж?
Оздоровительный массаж актуален в реабилитационном периоде, что позволяет ускорить процесс восстановления после тяжелых травм, а также растяжения мышц и связок. Процедуры довольно быстро устраняют боль и позволяют вернуть суставам былую подвижность.
Основные показания к проведению:
- Проблемы с осанкой
- Боли в спине, суставах и шее
- Нервное напряжение и переутомление
- Бессонница, нарушения сна
- Восстановительная терапия после родов
Это словно гимнастика для всего тела, которая поможет избавиться от стрессов и улучшить общее самочувствие. Эффективное проведение терапии после сильных переживаний или при появлении чувства хронической усталости. Благодаря этому стремительно повышается работоспособность, значительно улучшается качество сна, восстанавливается ослабленная иммунная система.
Противопоказания к проведению оздоровительного массажа
Оздоровительный массаж в клинике «Альфа медика» включает в себя проработку всех основных зон, начиная от головы и заканчивая стопами (шея, спина, руки, живот). Но прежде чем приступить к курсу процедур, стоит ознакомиться с противопоказаниями. Массаж не рекомендуется:
- При ОРВИ, повышении температуры
- При воспалительных процессах в острой форме
- При высыпаниях или других кожных заболеваниях
- При онкологических заболеваниях
- В период менструации
- Во время беременности
- При определенных недугах сердечнососудистой системы
- При склерозе сосудов
Чтобы узнать подробнее о процедуре и особенностях её проведения, вы можете связаться с нами по телефонам, указанным в верхней части сайта. Специалисты клиники предоставят подробную консультацию – доверяя нам свое здоровье, вы получаете 100% уверенность в безопасности и эффективности используемых методов.
Все сотрудники регулярно повышают квалификацию, обновляя базу знаний и получая новые практические навыки. Наша главная задача – обеспечить комплексный подход, который поможет пациенту вернуться к полноценной, здоровой жизни. А приятные цены станут дополнительным преимуществом в пользу посещения клиники «Альфа медика».

